Tacquard et al. Br J Anaesth. 2024 Mar 15: S0007-0912(24)00093-Xdoi: 10.1016/j.bja.2024.01.044
Analyse réalisée par Aurélie Gouel pour le comité scientifique de la SFAR
Contexte de l’étude :
Les réactions anaphylactiques périopératoires (POA) ont une incidence faible, mais stable en France, avec une mortalité estimée à 4% morbi-mortalité importante. Depuis 30 ans, le GERAP analyse l’épidémiologie de ces réactions grâce à un réseau national constitué d’allergologues, d’anesthésistes et de biologistes. L’épidémiologie de ces réactions évolue au fil du temps, selon les pratiques médicales, les protocoles hospitaliers (notamment en antibioprophylaxie ou pour les désinfections cutanées avec une plus large utilisation de la chlorhexidine) et les expositions aux allergènes de l’environnement. Maintenir ces connaissances à jour est essentiel pour adapter les protocoles de prise en charge.
Niveaux de preuves et connaissances avant la publication de l’article :
Lors de la dernière enquête 2011-2012 du GERAP, les curares étaient à l’origine de 61% des réactions de POA. La place des antibiotiques était croissante (19%) alors que celle du latex diminuait de façon très importante. Une augmentation croissante des allergies à la cefazoline est par ailleurs rapportée sur le plan international, avec une tendance qui semblait se dessiner sur l’enquête française de 2011-2012.
Méthodologie :
Étude rétrospective multicentrique nationale sur la période 2017-2018. Les patients bénéficiant d’une consultation d’allergologie dans un des 26 centres affiliés au GERAP étaient inclus. N’étaient concernés que les patients avec une réaction survenant en périopératoire. Aucune restriction n’était effectuée selon le type de choc ou les résultats des bilans biologiques, le seul critère d’entrée étant l’adressage des patients en consultation d’allergologie. Les données comprenaient les informations démographiques, les antécédents, les traitements habituels, l’anamnèse de la réaction et des médicaments reçus, les explorations et les conclusions allergologiques.
Critère de jugement principal :
Description et proportion des principaux allergènes responsables utilisés en périopératoire.
Critères secondaires :
Description des signes cliniques des réactions de POA et des résultats des tests biologiques (notamment pour l’implication des voies IgE (Immunoglobulines de type E) médiées).
Compliance à la randomisation : Non applicable.
Calcul d’effectif – Statistiques :
Les données catégorielles et numériques sont respectivement présentées en fréquences ou en médianes (avec espaces interquartiles). Les tests statistiques comprenaient des tests de Pearson et de Mann et Whitney, avec correction du risque de première espèce lors de la multiplicité des tests (méthode de Benjaminie Hochberg).
Résultats :
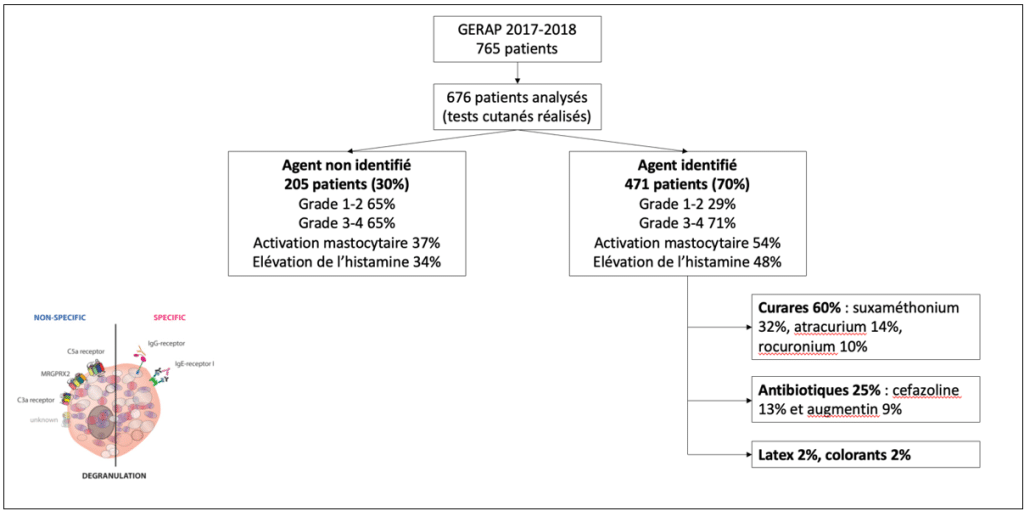
765 patients inclus ayant bénéficié d’une consultation d’allergologie entre le 1er janvier 2017 et le 31 décembre 2018. Sur ces patients, seuls 676 patients ont pu être analysés (dossiers incomplets ou indisponibles pour les autres) : sexe féminin 60%, 11% sans anesthésie préalable, âge médian 54 ans.
CJP :
Ce CJP se base sur les 471 patients pour lesquels un agent a été identifié (voie IgE médiée diagnostiquée). Les curares sont impliqués dans 60% des réactions (suxaméthonium 32%, atracurium 14%, rocuronium 10%). Après ajustement en fonction de nombre d’ampoules vendues, le suxaméthonium et le rocuronium étaient majoritairement impliqués avec 7.1 et 5.6 réactions pour 100 000 ampoules vendues respectivement. Le cisatracurium reste l’agent le moins impliqué, avec 0.3 réactions pour 100 000 ampoules vendues. Les réactions croisées n’étaient pas prédictibles par la classe pharmacologique du curare. Alors que la réaction au suxaméthonium était souvent spécifique (72%), les patients allergiques au rocuronium présentaient 42% de réactions croisées avec le suxaméthonium. Deux patients (1%) présentaient une allergie à tous les curares.
Les antibiotiques sont responsables de 25% des réactions (cefazoline 13% et amoxicilline-acide clavulanique 9%). Après ajustement, la cefazoline et le cefuroxime étaient respectivement impliqués dans 0.7 et 0.3 réactions pour 100 000 ampoules vendues. Tout comme les allergies aux curares restent mécomprises sur la voie de l’immunisation, 16% des patients qui ont présenté une allergie à la céfazoline n’avaient jamais bénéficié d’anesthésie préalable ni d’exposition antérieure à la céfazoline avant la réaction de POA.
Les colorants et le latex sont chacun impliqués dans 2% des réactions.
Critères secondaires :
Réactions de POA :
- 56% de réactions sévères de grade 3-4. La réaction était plus sévère chez les patients pour lesquels l’allergène était identifié par les explorations allergologiques.
- 34% de chirurgie arrêtée
- 47% de transfert en réanimation
- 5% de séquelles après la réaction.
Les explorations allergologiques ont eu lieu dans un délai médian de 13 semaines après la réaction [8 ; 27]. L’allergène impliqué a pu être identifié chez 471 patients (70%) en se basant sur la positivité des tests cutanés (57%), des tests de provocation (1%) ou d’autres résultats comme les tests d’activation des basophiles, les IgE spécifiques ou la réactivité croisée aux curares. Les concentrations de tryptase et l’activation mastocytaire étaient plus importantes chez les patients pour lesquels un agent responsable était identifié.
Pour les 205 patients pour lesquels les explorations étaient négatives, 35% avaient une réaction sévère (grades 3-4). Deux tiers présentaient des signes cutanés et la moitié une activation mastocytaire biologique.
Forces et limites méthodologiques de l’étude :
Réseau solide, existant depuis des années, avec force de fonctionnement. Recueil de données électronique, didactique.
Étude rétrospective, basée sur la volonté de remplissage des centres. Biais d’inclusion possible car les inclusions se font via les consultations d’allergologie, alors que de nombreux patients n’y vont pas ou n’y ont pas accès, avec absence de recueil exhaustif de tous les patients ayant présenté une réaction de POA. Absence d’inclusion des patients décédés.
Conclusions de l’étude :
Les curares restent les agents les plus impliqués dans deux tiers des réactions de POA en France (avec notamment le suxaméthonium et le rocuronium). La place des antibiotiques se confirme également, avec un quart des réactions, et une implication croissante de la céfazoline. Un tiers des patients n’ont pas de diagnostic à l’issue de leur consultation d’allergologie, laissant une incertitude dans leurs prises en charge ultérieures et sur l’étiologie de la réaction initiale.
Implications potentielles sur la pratique de l’expert et sur la recherche future dans le(s) domaine(s) abordé(s) :
Dans la cohorte de 2010-2011, la céfazoline n’était impliquée que chez un patient parmi les 489 patients pour lesquels un allergène avait été identifié. Les curares étaient également proportionnellement plus impliqués dans les réactions avec 13.8 et 13.3 réactions pour 100 000 ampoules vendues pour le rocuroronium et la succinylcholine, respectivement.
Les sensibilisations aux différents agents anesthésiques restent mal connues. L’étude ALPHO a confirmé le rôle potentiel de la pholcodine dans cette sensibilisation aux curares. L’évolution de l’implication des curares dans l’épidémiologie des réactions devra être réévaluée à l’aune du retrait sur le marché de la pholcodine en septembre 2022. La question de la céfazoline est également préoccupante compte-tenu de l’ampleur de son utilisation en France, avec des recherches à venir sur le mode de sensibilisation. La proportion importante de patients sans diagnostic à l’issue des explorations est importante et pose questions sur les stratégies anesthésiques futures et sur l’étiologie de la réaction initiale. Enfin, la problématique de l’accès aux consultations d’allergologie est réelle, avec des délais importants, avec une médiane de 3 mois, posant problème pour les patients avec une chirurgie en urgence relative.
Pour compléter votre lecture : bibliographie, liens vers RFE, RPP, …
SFAR : Prise en charge d’un choc anaphylactique
SFAR : RFE Prévention du risque allergique 2010
Mertes PM, Ebo DG, Garcez T, et al. Comparative epidemiology of suspected perioperative hypersensitivity reactions. Br J Anaesth 2019; 123: e16e28
Garvey LH, Dewachter P, Hepner DL, et al. Management of suspected immediate perioperative allergic reactions: an international overview and consensus recommendations. Br J Anaesth 2019; 123: e50e64
Mertes PM, Petitpain N, Tacquard C, et al. Pholcodine exposure increases the risk of perioperative anaphylaxis to neuromuscular blocking agents: the ALPHO casecontrol study. Br J Anaesth 2023; 131: 150e8
Tacquard C, Collange O, Gomis P, et al. Anaesthetic hypersensitivity reactions in France between 2011 and 2012: the 10th GERAP epidemiologic survey. Acta Anaesthesiol Scand. 2017 Mar;61(3):290-299. doi: 10.1111/aas.12855