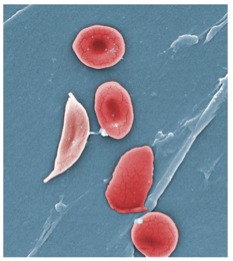
Comment gérer un patient drépanocytaire en périopératoire ?
Avec son ouverture sur la méditerranée, la France n’est pas en reste sur la drépanocytose avec près de 15000 habitants porteurs. Le CJA fait une revue synthétique sur les considérations périopératoires nécessaires à leur prise en charge.
Optimisation de l’analgésie, de l’oxygénation, de l’hydratation ou encore de la thermorégulation font bien entendu partie des bases de leur prise en charge. Mais qu’en est-cil de la question de l’AG vs ALR ? La réponse n’est pas si évidente.
Douleur postopératoire ou crise vaso-occlusive ? Place des morphiniques et des AINS ? Tout doit être pris en compte et anticipé pour ces patients pour lesquels la période périopératoire est à risque douloureux deux fois plus important.
Canadian Journal of Anesthesia, epub
Bench-to-bedside review: the importance of the precision of the reference technique in method comparison studies–with specific reference to the measurement of cardiac output
Cette revue s’intéresse à la méthodologie de l’étape de validation de nouveaux outils de mesure du débit cardiaque.
La question est intéressante et prend tout son sens du fait de la disponibilité de multiples outils, qui présentent tous des avantages et des inconvénients. Il est donc capital de pouvoir raisonner sur leur fiabilité, et de peser le rapport bénéfice risque de leur utilisation.
Ainsi, si la représentation graphique de Bland et Altman permet aisément d’évaluer : 1) la différence moyenne entre la mesure de référence et la nouvelle méthode (ou biais, ou justesse) et 2) les limites d’agrément (ou précision) représentant la dispersion autour de cette différence moyenne, une interprétation trop hâtive peut conduire à des conclusions erronées.
En effet, il est rappelé qu’un pourcentage d’erreur relatif entre les deux mesures de 30% est acceptée pour valider un nouvel outil.
Or, les auteurs rappellent que la méthode de référence elle-même est sujette à imprécision, et que cette dernière doit être quantifiée. La « vraie » valeur du débit cardiaque est alors la différence relative entre les deux techniques à laquelle s’ajoute l’imprécision de la méthode de référence.
Ainsi, il est souligné que de nombreux outils ne remplissent alors plus les critères de validité requis.
Enfin, afin de juger la pertinence clinique de la nouvelle méthode, la justesse observée devra être interprétée relativement à la population. Une différence de débit cardiaque de 1l/min n’a pas la même conséquence en cas de choc septique hyerdynamique à 10 l/min, et chez un enfant de 2 ans.
Il s’agit donc ici d’une revue pour comprendre la représentation de Bland et Altman, et ainsi d’éviter les écueils liés à son interprétation. A lire et à relire…
Plus d’info pour réaliser une bonne évaluation comparative entre deux methodes de monitoring du debit cardiaque:
- Respecter les critères de qualité méthodologique et éviter les écueils rapportés dans ce travail du BJA,
Reporting of method comparison studies: a review of advice, an assessment of current practice, and specific suggestions for future reports A. Abu-Arafeh British Journal of Anaesthesia, 117 (5): 569–75 (2016)
- Relire la conférence d’actualisation de la SFAR, notamment partie méthodologique.
Monitorage du débit cardiaque en anesthésie : quelles techniques? Quelles limites?
- Tavernier1, M.O. Fischer, E. Lorne, J.L. Fellahi
Conférence d’actualisation 2013 SFAR
- Connaître ce papier Princeps de Critchley & Critchley
A metaanalysis of studies using bias and precision statistics to compare cardiac output measurement techniques
J Clin Monit 1999; 15: 85-91
- Pour aller plus loin.
2 papiers didactique d’Anesth Analgesia
A Critical Review of the Ability of Continuous Cardiac Output Monitors to Measure Trends in Cardiac Output
Lester A. Critchley
Anesth Analg 2010;111:1180–92
Tracking Changes in Cardiac Output: Statistical Considerations on the 4-Quadrant Plot and the Polar Plot Methodology
Bernd Saugel et al Anesth Analg 2015;121:514–24
La prise en charge du traumatisme crânien en 2017, où en est-t-on ?
Depuis 2011, chaque année ou presque voit poindre le résultat d’une étude randomisée de grande ampleur évaluant l’efficacité d’une stratégie thérapeutique dans le traumatisme crânien grave : en 2011 et 2016 la craniectomie décompressive, en 2012 le monitorage de la pression intracrânienne, en 2014 la progestérone, en 2014 les seuils transfusionnels, en 2015 l’hypothermie thérapeutique et enfin en 2014 et 2015 l’EPO.
Dans cette revue, les grands noms de la neuroréanimation du traumatisé crânien se propose de faire le point sur l’état de l’art en ciblant leur recherche bibliographique sur la période 2010-2017.
Cette revue est la première d’une série de quatre à venir dans le Lancet Neurology.
A suivre donc !