Cooccurrence of Post-Intensive Care Syndrome Problems Among 406 Survivors of Critical Illness.
Marra A(1,2), Pandharipande PP(3), Girard TD(4), Patel MB(5), Hughes CG(3), Jackson JC(1,6,7,8), Thompson JL(9), Chandrasekhar R(9), Ely EW(1,6,10,11), Brummel NE(1,6,11).
Abstract
OBJECTIVES : To describe the frequency of cooccurring newly acquired cognitive impairment, disability in activities of daily livings, and depression among survivors of a critical illness and to evaluate predictors of being free of post-intensive care syndrome problems.
DESIGN : Prospective cohort study.
SETTING : Medical and surgical ICUs from five U.S. centers.
PATIENTS : Patients with respiratory failure or shock, excluding those with preexisting cognitive impairment or disability in activities of daily livings.
INTERVENTIONS : None.
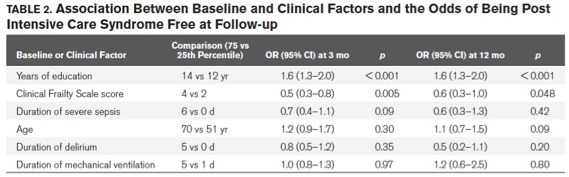
MEASUREMENTS AND MAIN RESULTS : At 3 and 12 months after hospital discharge, we assessed patients for cognitive impairment, disability, and depression. We categorized patients into eight groups reflecting combinations of cognitive, disability, and mental health problems. Using multivariable logistic regression, we modeled the association between age, education, frailty, durations of mechanical ventilation, delirium, and severe sepsis with the odds of being post-intensive care syndrome free. We analyzed 406 patients with a median age of 61 years and an Acute Physiology and Chronic Health Evaluation II of 23. At 3 and 12 months, one or more post-intensive care syndrome problems were present in 64% and 56%, respectively. Nevertheless, cooccurring post-intensive care syndrome problems (i.e., in two or more domains) were present in 25% at 3 months and 21% at 12 months. Post-intensive care syndrome problems in all three domains were present in only 6% at 3 months and 4% at 12 months. More years of education was associated with greater odds of being post-intensive care syndrome free (p < 0.001 at 3 and 12 mo). More severe frailty was associated with lower odds of being post-intensive care syndrome free (p = 0.005 at 3 mo and p = 0.048 at 12 mo).
CONCLUSIONS: In this multicenter cohort study, one or more post-intensive care syndrome problems were present in the majority of survivors, but cooccurring problems were present in only one out of four. Education was protective from post-intensive care syndrome problems and frailty predictive of the development of post-intensive care syndrome problems. Future studies are needed to understand better the heterogeneous subtypes of post-intensive care syndrome and to identify modifiable risk factors.
Pourquoi lire ce papier ?
Background : Ce travail épidémiologique s’intéresse à une entité nommée « post intensive care syndrome » (PICS) qui est définie par l’apparition ou l’aggravation de dysfonction cognitive, par la limitation des activités de la vie quotidienne ou l’apparition de troubles psychologiques après une hospitalisation en unité de soins intensifs. Cette entité est une sorte de fourre-tout regroupant des notions aussi différentes que le stress post traumatique, la dépression, la limitation fonctionnelle des activités de la vie quotidienne, les troubles mnésiques… Cette entité n’est pas nouvelle et a fait l’objet de publications, essentiellement pour les patients admis en réanimation avec une détresse respiratoire ou pour les patient en sepsis.
Population concernée : Les patients inclus sont plutôt jeunes, 61 (50-70) ans en bon état physiologique avant leur admission en réanimation et ne présentant pas de dysfonction cognitive préexistante. Les auteurs ayant utilisés un score de fragilité cotant les patients de 1 à 7, 67 % des patients ayant un score de 1,2 ou 3, c’est à dire en bon état général. Les atteintes neurologiques graves sont exclues. Les pathologies à l’admission sont principalement des sepsis (29 %), des DRA (10 %), des chocs cardiogéniques (19%), et des patients chirurgicaux (20%).
Résultats : 64 % des patients présentaient un trouble du spectre PICS à 3 mois et 56% à 12 mois. Les diagrammes de Venn réalisés par les auteurs permettent de bien appréhender la complexité du PICS et des multiples troubles qu’il englobe.
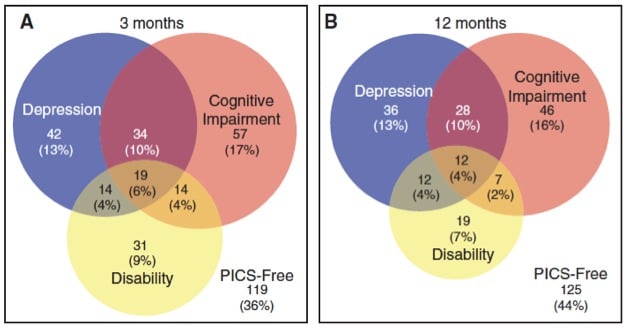
Les auteurs ont réalisés une régression logistique a la recherche de facteur de risque de PICS. Les seuls facteurs favorisant la PICS retrouvés dans ce travail sont la « fragilité » pré existante et le bas niveau d’éducation. L’âge, la durée du sepsis, le delirium et la durée de ventilation mécanique semblent avoir un impact beaucoup plus limité.
Ce que l’on discute :
Intérêt : cette étude de cohorte a été conçu spécifiquement pour la recherche de PICS chez les patients. Elle n’est pas une cohorte de suivi de SDRA ou de Sepsis.
Cohérence externe du travail : La « fragilité » et le « niveau éducatif » sont des facteurs connus d’augmentation de la morbidité en réanimation.
L’aspect fourre-tout du PICS ; les auteurs suggèrent au moins de le séparer en trois domaines : depression / disability / cognitive impairment (comme ils l’ont fait) pour regrouper des entités moins différentes et faciliter les analyses futures.
La fréquence importante des dysfonctions cognitives et de la dépression en post réanimation doivent nous préoccuper et il faudra probablement envisager des interventions en réanimation pour essayer de limiter la survenue de celle-ci.
Le mot de la fin : Les patients que l’on admet actuellement en réanimation sont de plus en plus agés et fragiles. La question de la réhabilitation et de la qualité de vie après l’hospitalisation est une des questions essentielle.
Lire l’article
Crit Care Med. 2018 May 21. doi: 10.1097/CCM.0000000000003218
Interfascial Plane Blocks : back to basics
La pratique du bloc interfascial est récente en analgésie loco-régionale. Nombreux sont les facteurs qui influencent la réussite de ce type de bloc. Cet article nous donne des éléments de compréhension sur l’anatomie des fascias et précise à quelles localisations précises il convient d’injecter l’agent anesthésique local pour une meilleure efficacité de cette technique, qui est un pilier de l’analgésie péri-opératoire.
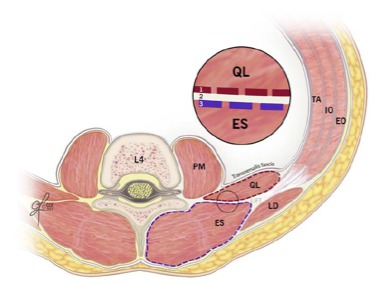
Lire l’article
Regional Anesthesia and Pain Medecine; PMID: 29561295
La traçante, ça marche mal
Est-il encore besoin de prouver la supériorité de l’échographie ? En théorie non mais en pratique son utilisation reste encore débattue pour les techniques dites « à l’ancienne ». La VVC fémorale ? La sous-clavière ? Autant de techniques pour lesquelles l’échographie va avoir du mal à se faire sa place. Ici on aborde la technique de la traçante pour anesthésier la partie médiale du bras.
Cette étude simple et directe nous démontre que l’échographie augmente très largement le taux de succès pour le bloc des branches innervant la partie médiale du bras (88% vs. 19%), et donc augmente le taux de succès pour la tolérance du garrot (97,6% vs. 38,1%).
Utiliser l’échographie ça ne prend pas plus de temps et on a tout à y gagner !
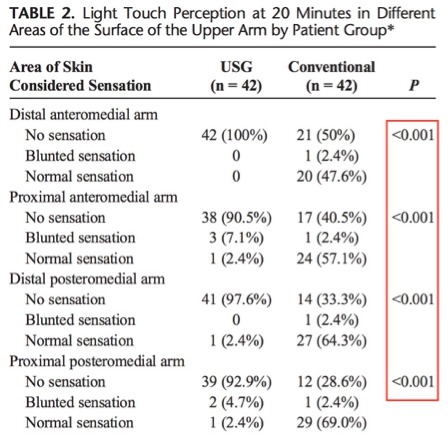
Ultrasound-Guided Selective Versus Conventional Block of the Medial Brachial Cutaneous and the Intercostobrachial Nerves A Randomized Clinical Trial
Lire l’article
Reg Anesth Pain Med 2018;00: 00–00
DOI: 10.1097/AAP.0000000000000823
Une alternative au BIS ?
Le BIS reste la référence de l’analgésie de l’épaule mais pouvons-nous choisir d’autres techniques ? Cette étude compare le BIS aux blocs sélectifs combinés des nerfs suprascapulaire et axillaire. Bien que le bloc combiné ne soit pas aussi efficace dans les premières heures, il apparaît non inférieur à plus de 8h après la réalisation du bloc. Et mieux tolérés sur le plan respiratoire. En regardant de plus près les résultats, il semble que cette infériorité dans les premières heures soit probablement due à une insuffisance de territoires bloqués. Et que la non-infériorité après 8h soit due finalement à la levée de bloc du BIS. D’autres nerfs sont-ils à bloquer ? Les auteurs évoquent les nerfs sub-scapulaire, pectoral latéral et musculo-cutané.
D’autres études sont à faire à ce sujet, mais on est encore loin d’avoir trouvé une solution d’analgésie loco-régionale efficace pour les patients présentant des contre-indications respiratoires à la réalisation du BIS…
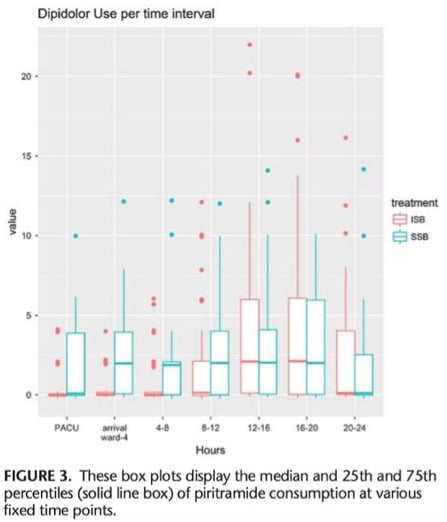
Lire l’article
Selective Suprascapular and Axillary Nerve Block Versus Interscalene Plexus Block for Pain Control After Arthroscopic Shoulder Surgery: A Noninferiority Randomized Parallel-Controlled Clinical Trial


